نارسایی دریچه ی میترال
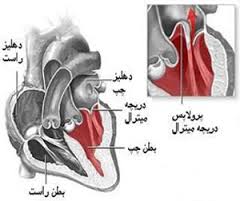
در نارسایی دریچه ی میترال، خون از راه دریچه ی مزبور، از بطن چپ به داخل دهلیز چپ قلب نشت می کند. دریچه ی میترال از برگچه های سازنده دریچه، حلقه دریچه ( که در دور برگچه ها قرار دارند)، عضله های پاپیلری (که برگچه ها را به بطن چپ محکم می کنند تا از افتادن آنها به داخل دهلیز چپ پیشگیری شود) و طناب وتری (chordae tendineae) که برگچه های دریچه میترال را به عضلات پاپیلری متصل می کنند) تشکیل می شود. اختلال عملکرد هر یک از این قسمت ها می تواند موجب نارسایی دریچه ی میترال شود. نارسایی دریچه ی میترال اولیه دریچه ی میترال در اثر بیماری های مؤثر بر خود دریچه ایجاد می شود.
علل نارسایی دریچه ی میترال
علل ایجاد نارسایی دریچه ی میترال اولیه میترال عبارتند از:
– نارسایی دریچه ی میترال ناشی از استحاله میگزومی دریچه میترال (میگزوم myxoma، عبارت است از تورموی مرکب از سلول های بافت همبند ابتدایی و بافت پشتیبان شبیه به مزانشیم) .
– بیماری های ایسکمیک (ناشی از نرسید خون) قلب/ بیماری رگ های کرونر قلب از علل بوجود آورنده نارسایی دریچه ی میترال می باشند .
– نارسایی دریچه ی میترال ناشی از بیماری کُلاژن رگ ها (لوپوس اریتماتوی سیستمیک، سندرم مارفان).
– آندوکاردیت عفونی (التهاب پوشش درونی حفرات قلب) می تواند منجر به نارسایی دریچه ی میترال شود .
– نارسایی دریچه ی میترال ناشی از بیماری روماتیسم قلبی و ضربه
– شکافتن دریچه ی میترال (والوولوتومی میترال) به وسیله بالون (بادکنک مخصوص) از علت بوجود آورنده نارسایی دریچه ی میترال می شود .
– بعضی داروها (مثل فن فلورامین) می توانند شرایط را برای نارسایی دریچه ی میترال فراهم آورند .
نارسایی ثانوی دریچه ی میترال
نارسایی ثانوی دریچه ی میترال در اثر اتساع بطن چپ و در نتیجه، کشیده شدن حلقه دریچه ی میترال و جابجایی عضلات پاپیلری ایجاد می شود. اتساع بطن می تواند در اثر هر عاملی که موجب کاردیومیوپاتی (بیماری عضله قلب) اتساعی شود (شامل نارسایی آئورت، کاردیومیوپاتی استاعی غیر ایسکمیک) به وجود آید. نارسایی دریچه ی میترال شامل ۳ مرحله است که عبارتند از:
نارسایی دریچه ی میترال مرحله حاد، نارسایی دریچه ی میترال مرحله مزمن جبران شده و نارسایی دریچه ی میترال مرحله مزمن جبران نشده.
علائم نارسایی دریچه ی میترال حاد
علایم نارسایی دریچه ی میترال مرحله حاد عبارتند از علایم نارسایی احتقانی قلب جبران نشده قلب شامل تنگی نفس، ادم (تورم) ریوی، خستگی، تنگی نفس در وضعیت خوابیده، تنگی نفس حمله ای شبانه و نیز علایم نارسایی دریچه ی میترال ،وضعیت پایین بودن برون ده قلب (کاهش تحمل نسبت به ورزش و فعالیت بدنی) می باشد .
علائم نارسایی دریچه ی میترال مزمن جبران شده
ممکن است کُلاپس (ناتوانی شدید) قلبی عروقی همراه با شوک (شوک قلبی) در افراد مبتلا به نارسایی دریچه ی میترال مزمن جبران شده، علایمی موجود نباشد و تحمل نسبت به ورزش و فعالیت بدنی، طبیعی باشد و شواهدی از نارسایی قلبی وجود نداشته باشد. افراد مبتلا به نارسایی دریچه ی میترال مزمن جبران شده نسبت به تغییرات جزئی وضعیت حجم داخل عروق حساس هستند و استعداد بروز نارسایی احتقانی قلب در آنها وجود دارد. در نارسایی دریچه ی میترال مزمن جبران شده که تحت درمان قرار نگرفته است، علایم پرفشاری ریوی و نارسایی قلب راست ایجاد می شوند.
تشخیص نارسایی دریچه ی میترال
برای تشخیص نارسایی دریچه ی میترال ، از سمع صداهای قلبی و گرفتن نوار قلب (ECG) استفاده می شود که به عنوان مثال در نارسایی دریچه ی میترال دراز مدت علایم بزرگی دهلیز چپ و هیپرتروفی بطن چپ را نشان می دهد. در نارسایی مزمن دریچه میترال ممکن است علایم لرزش (فیبریلاسیون) دهلیزی نیز در ECG دیده شوند. در نارسایی دریچه ی میترال حاد هیچ یک از این یافته ها در ECG وجود ندارند. اندازه گیری میزان نارسایی دریچه ی میترال معمولاً به وسیله اکوکاردیوگرافی یا MRI (آنژیوگرافی رزونانس مغناطیسی) قلب صورت می گیرد. در رادیوگرافی قفسه سینه افراد مبتلا به نارسایی مزمن دریچه میترال، بزرگی دهلیز و بطن چپ دیده می شود. نشانه های عروق ریوی در افراد مبتلا به نارسایی دریچه ی میترال به طور معمول طبیعی هستند زیرا معمولاً فشارهای سیاهرگی ریوی به طور قابل ملاحظه افزایش نمی یابند. معمولاً برای تأیید تشخیص نارسایی دریچه ی میترال از اکوکاردیوگرافی استفاده می شود. در داپلر رنگی اکوکاردیوگرام قفسه سینه (TTE) جت خونی که از بطن چپ به داخل دهلیز چپ در طول سیستول بطنی عبور می کند دیده می شود. در بعضی موارد به دلیل آنکه نمی توان تصاویر دقیقی از دهلیز چپ و سیاهرگ های ریوی به وسیله ی TTE به دست آورد، از اکاردیوگرافی از راه مری برای تعیین شدت نارسایی دریچه ی میترال استفاده می شود.
درمان نارسایی دریچه ی میترال
درمان نارسایی دریچه ی میترال به میزان حاد بودن بیماری و موجود بودن یا نبودن علایم اختلال همودینامیکی بستگی دارد. درمان انتخابی نارسایی دریچه ی میترال حاد ثانویه به نقص مکانیکی قلب (یعنی پارگی عضله پاپیلری یا طناب های وتری)، قرار دادن نارسایی دریچه ی میترال به شکل فوری است. چنان چه قبل از جراحی فشار خون بیمار مبتلا به نارسایی دریچه ی میترال پایین باشد، باید پمپ بالونی داخل آئورتی به منظور بهبود خون رسانی به اعضا و کاهش شدت نارسایی دریچه ی میترال قرار داده شود و در صورتی که فشار خون بیمار مبتلا به نارسایی دریچه ی میترال طبیعی باشد می توان برای کاهش پس بار بطن چپ از داروهای گشاد کننده رگ در درمان نارسایی دریچه ی میترال استفاده کرد که متداول ترین آنها، نیتروپروساید است. افراد مبتلا به نارسایی مزمن میترال را نیز می توان با داروهای گشاد کننده رگ درمان کرد که متداولترین آنها در این مورد، داروهای مهارکننده ACE و هیدرالازین هستند که می توانند درمان جراحی نارسایی دریچه ی میترال را به تعویق بیاندازند. درمان جراحی نارسایی دریچه ی میترال شامل دو گزینه است که عبارتند از قرار دادن دریچه ی میترال و ترمیم دریچه ی مزبور. در حال حاضر درمان و روش های ترمیم دریچه میترال با استفاده از کاتتر (میله مخصوص) در دست بررسی هستند. درمان جراحی نارسایی مزمن میترال در صورت وجود علایم اختلال عملکرد بطن چپ انجام می شود.
نکته: پیشگیری از بروز عفونت و نارسایی دریچه ی میترال صدمه دیده یا دریچه مصنوعی، به وسیله آنتی بیوتیک، قبل از درمان های دندانپزشکی ضرورت دارد .
برای مطالعه ” درمان جراحی نارسایی دریچه میترال قلب ” کلیک کنید .
منبع : کتاب بیماری های قلبی